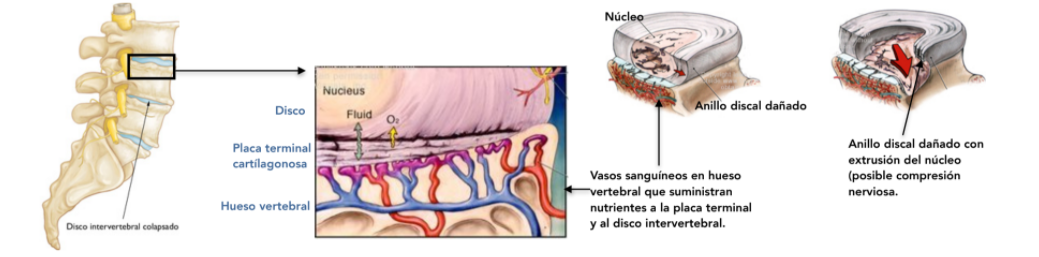
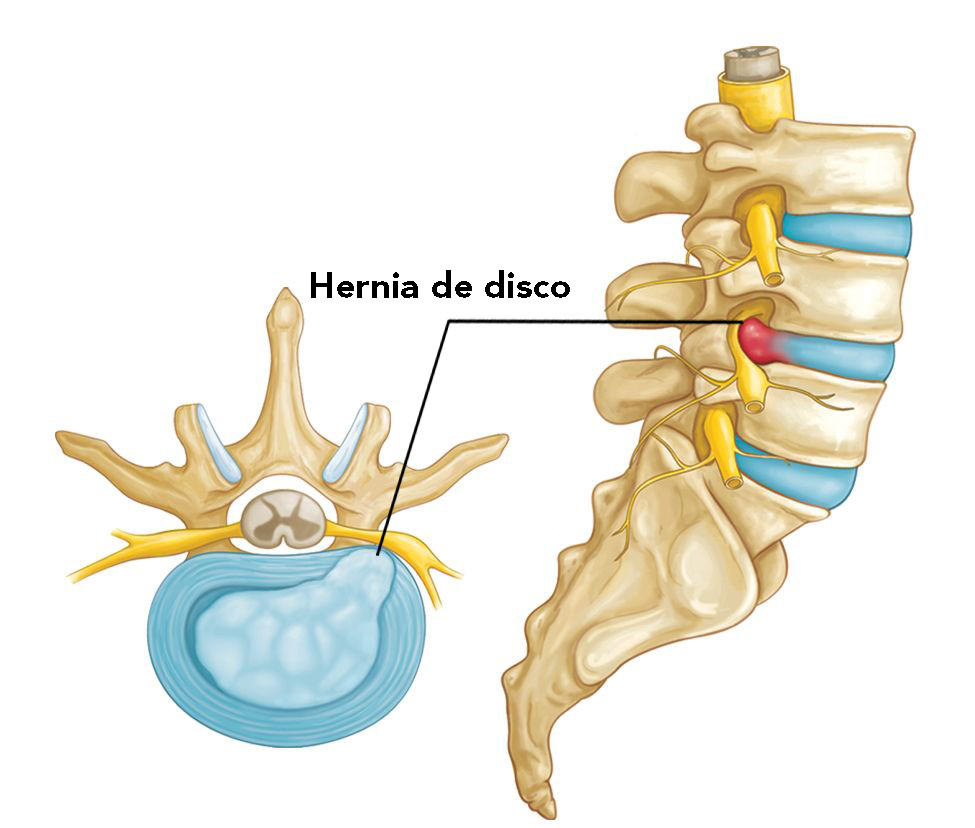
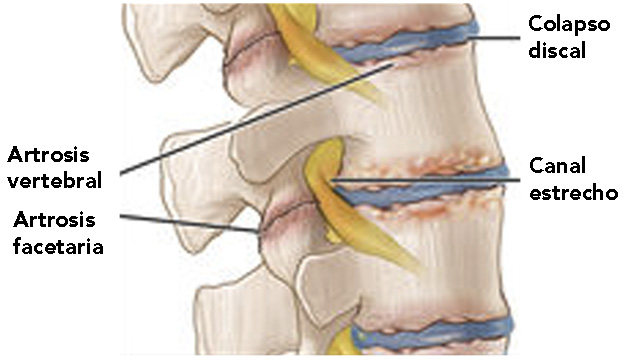
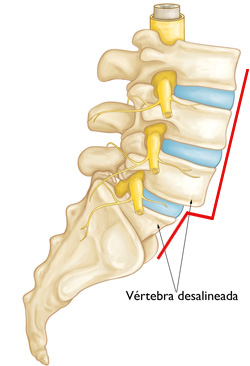
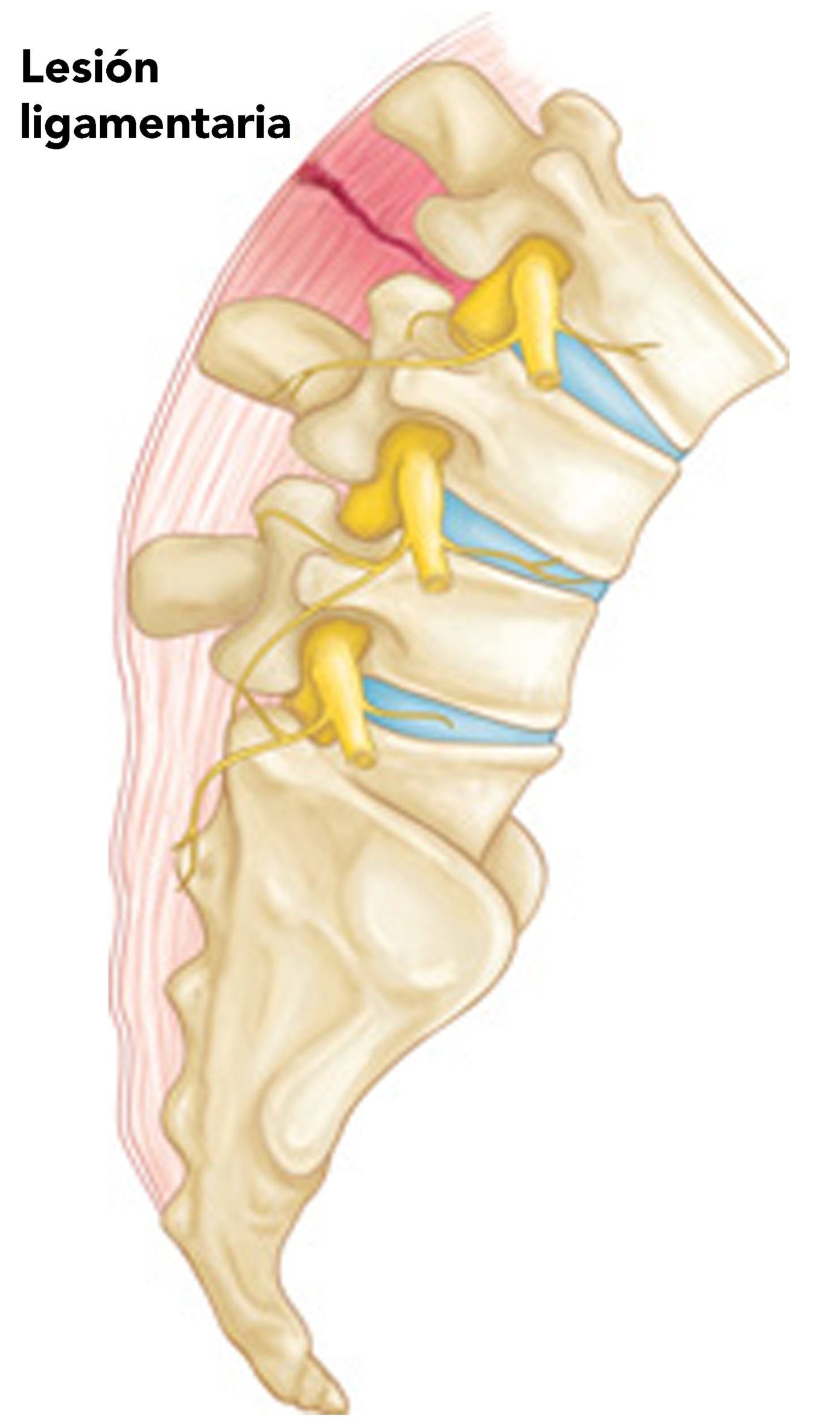
• Reposo absoluto. Es importante descansar músculos y ligamentos posiblemente fatigados. Resulta indispensable limitar los
movimientos de cintura que actúan como estímulos proinflamatorios del disco intervertebral. El disco está sometido a
compresión y distracción multidireccional aun con pequeños arcos de movilidad.
• Aplicar calor local. Contribuye a relajar la musculatura reduciendo espasmos. Además al favorecer la vasodilatación se consigue
incrementar el flujo sanguíneo y la llegada de sustancias regeneradoras de tejidos.
• Administración de antiinflamatorios. Via oral, cremas o geles de aplicación local. Dosis ajustada en cada caso.
• Faja elástica. Su utilización aporta calor local y protección frente a los movimientos.
• Terapia regenerativa mediante Proloterapia. Se realiza en las áreas desencadenantes de dolor (“puntos gatillo”). Suelen brindar
alivio rápido y duradero de los síntomas.