• Terapia física.
• Esquema de ejercicio en el hogar adaptado a sus posibilidades.
• Control de peso.
• Limitación de medicamentos para el dolor, incluidos los medicamentos no esteroideos y antiinflamatorios (AINE).
• Uso racional de relajantes musculares.
• Inyecciones de esteroides o “bloqueos nerviosos”.
• Terapias regenerativas mediante Inyecciones perineurales subcutáneas (IPS).
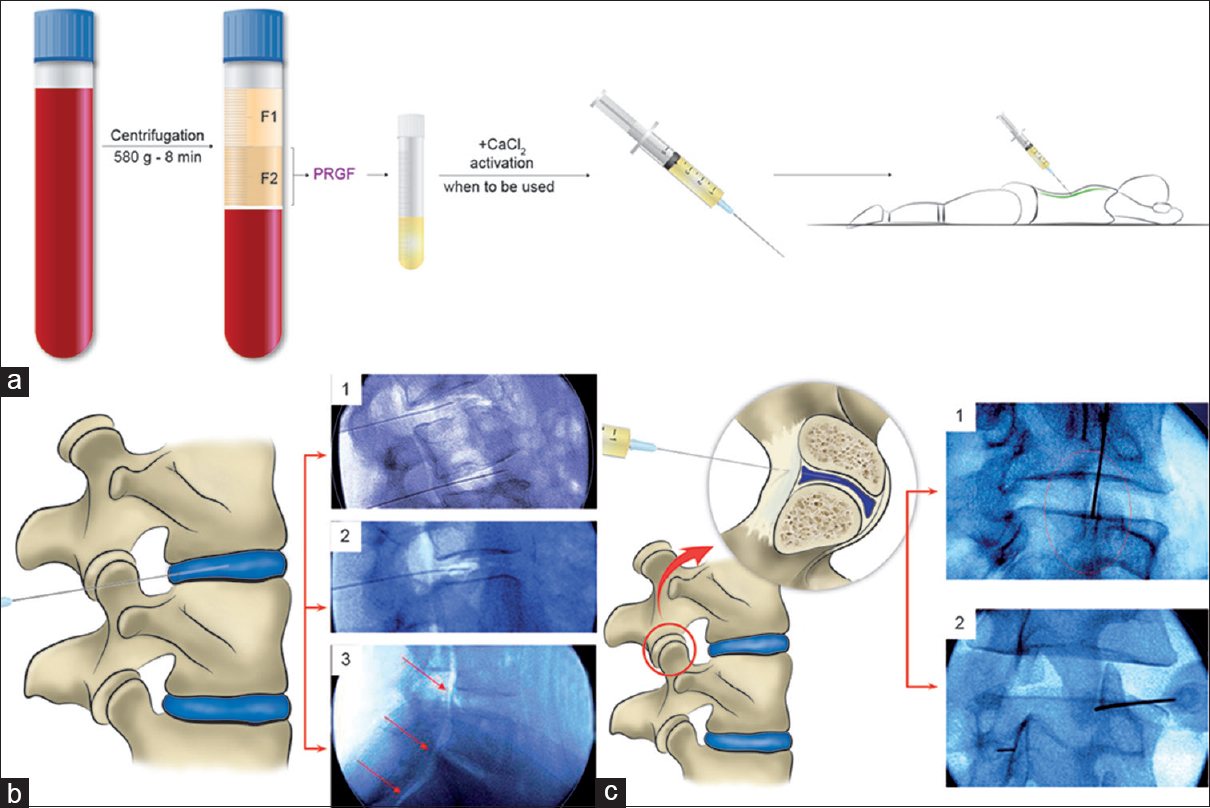
• Recientemente ocupa un lugar privilegiado la utilización de Plasma rico en plaquetas, realizado sin dolor en ambiente estéril de
quirófano, bajo control radioscópico. Procedimiento ambulatorio que brinda respuesta inmediata y muy satisfactoria para el
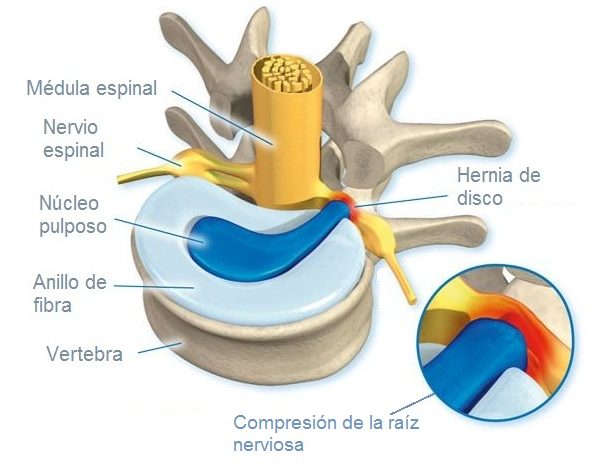
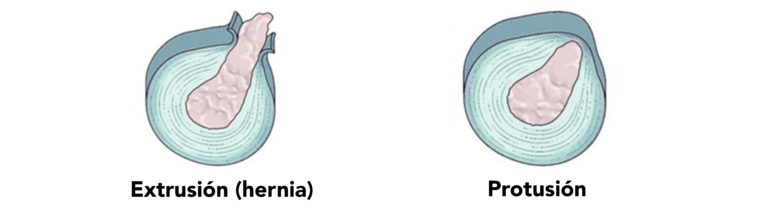
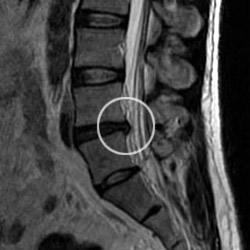
tratamiento de discopatías (hernias de disco y protusiones), y atrosis facetaria.